Телефонный номер скорой помощи с мобильного телефона: 103; с домашнего: 03; единый номер службы спасения: 112.
Первая помощь оказывается без медикаментов, если потерпевший в сознании — помощь оказывается с его согласия. Медицинская помощь подразумевает использование специального оборудования, лекарственных средств и сложных медицинских манипуляций. Проводится только квалифицированными медицинскими сотрудниками.
Автор не является дипломированным медиком, содержание данной главы сформировано из данных, содержащихся в открытых источниках.
1. Общие понятия.
Порядок действий в случае обнаружения пострадавшего:
а) Осмотр места происшествия и устранение угроз/эвакуация.
б) Остановка сильных кровотечений.
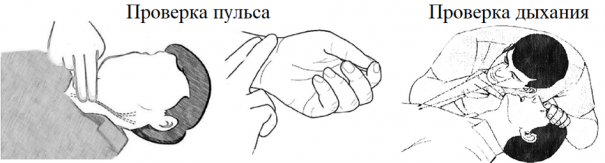
в) Если пострадавший без сознания требуется проверить пульс/дыхание (наклонитесь над пострадавшим, посмотрите понимается ли грудная клетка послушайте и попытайтесь ощутить щекой дыхание пострадавшего).
г) Вызов помощи (сообщить: что, где, с кем случилось), если пострадавший в сознании — перед вызовом скорой следует убедиться, что он не возражает. У скорой нет навигаторов, поэтому сообщать нужно адрес, а не геоданные.
д) Оказание первой помощи.
Не допустимо:
а) Спасать не убедившись, что это безопасно.
б) Во время эпилептического припадка совать в рот пострадавшему твердые предметы (ложки, булавки и т.п.)
в) Вправлять переломы, вывихи.
г) Мазать ожоги народными средствами (сметана, масло, моча и т.п.).
д) Лечиться алкоголем от боли, холода, шока.
е) Доставать инородное тело из раны.
ж) Резко согревать обмороженные конечности.
з) Спускать и поднимать пострадавшего вниз головой (например, нести по лестнице вниз, головой вперёд).
2. Обморок. Обмороком является потеря сознания при сохранении пульса и дыхания.
Не следует самостоятельно приводить человека в сознание, в том числе использовать нашатырь.
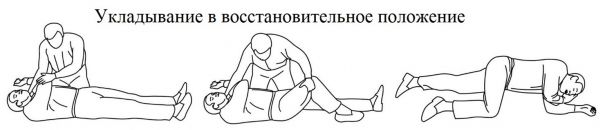
Упавшего в обморок человека нужно положить в восстановительное положение. Для этого встаньте перед пострадавшим на колени, ближнюю к вам руку пострадавшего отведите в сторону, другую руку пострадавшего приложите тыльной стороной ладони к его щеке, придерживайте руку в данном положении, согните дальнюю от вас ногу пострадавшего в колене, при этом стопа пострадавшего должна стоять на земле, используйте колено пострадавшего в качестве рычага, потяните на себя согнутую в колене ногу, поверните пострадавшего на бок на себя, придайте ноге пострадавшего такое положение, чтобы колено и бедро образовывали между собой прямой угол, убедитесь, что рот пострадавшего открыт и повернут к земле.
3. Остановка сердца. Если остановка сердца произошла не позднее, чем 15 минут назад и если нет травм несовместимых с жизнью — при остановке сердца необходимо делать сердечно-лёгочную реанимацию (СЛР).
Перед СЛР требуется убедиться, что пострадавший лежит на твёрдой поверхности, убрать с груди пострадавшего объёмную одежду.
СЛР осуществляется в два этапа, повторяющиеся по кругу:
Первый этап — непрямой массаж сердца. Место для приложения силы — середина между ямками на шее и ямками внизу грудной клетки. Пальцы одной руки подогнуты под пальцы другой, локти прямые. 30 нажатий со скоростью 2 нажатия в секунду на глубину 5-6 см. Основное усилие делается мышцами спины.
Второй этап — искусственное дыхание. Необходимо запрокинуть голову пострадавшего (для того, чтобы производить выдох в лёгкие, а не в пищевод), зажать ему нос, произвести 2 неполных выдоха с разницей примерно во 1 секунду, чтобы грудная клетка успевала опуститься между вдохами. По возможности искусственное дыхание делается через устройство для проведения искусственного дыхания (оно так и называется и входит, например, в комплект автомобильных аптечек), чтобы не контактировать с пострадавшим напрямую.
Далее следует вернуться к первому этапу. Допустимо пропускать второй этап, однако это снижает результативность СЛР.
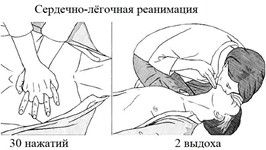
Когда пострадавшие — дети от года до 14 лет — следует начинать реанимацию с 5 выдохов, непрямой массаж сердца в таких условиях следует делать одной рукой и сокращать объём вдуваемого воздуха.
Когда пострадавшие — дети до года следует начинать реанимацию с 5 выдохов, непрямой массаж сердца в таких условиях следует делать 2 пальцами, продавливая примерно на 1/3 корпуса и максимально сокращая объём вдуваемого воздуха.
Когда пострадавшие — утопленники следует очистить рот пострадавшего и начать с 5 выдохов. После удачной реанимации вероятен отёк лёгких, поэтому очнувшемуся пострадавшему после утопления важно дождаться скрой помощи и попасть в больницу.
4. Непроходимость дыхательных путей
4.1. Частичная: воздух в лёгкие поступает с нарушениями. Человек кашляет — нужно дать ему возможность самостоятельно откашляться, если это не получается — вызвать скорую.
Нельзя бить человека по спине, сдавливать его грудную клетку и иным образом физически воздействовать на него, когда есть кашель, то есть, когда дыхание затруднено, но не заблокировано.
4.2. Полная — воздух в лёгкие не поступает. Следует нагнуть человека, сделать 5 ударов ладонью между лопаток, если дыхание не восстановилось — 5 раз выполнить приём Геймлиха: встать сзади, обхватив человека руками наклонить его и надавить на живот под рёбра в направлении на себя и вверх. Надавливать нужно широким торцом кулака. Слишком полным и беременным людям — надавливать следует на грудную полость. Если не помогло — повторить начиная с ударов ладонью по спине. После извлечения инородного тела следует сдать пострадавшего врачам.
Самопомощь при полной непроходимости дыхательных путей: падать на стол или спинку стула нижней частью диафрагмы.
5. Кровотечения. При значительной кровопотере человека следует уложить, чтобы органы омывались остатками крови равномерно. Для увеличения поступления крови к головному мозгу можно поднять ноги выше головы. Уменьшить или остановить слабое кровотечение на конечности можно подняв конечность вверх. Если пострадавшему от кровотечения холодно — его следует укрыть.
5.1. Перевязка. Перед бинтованием рану желательно промыть и обеззаразить. При обеззараживании йодом и зелёнкой обрабатываются только края раны. На поврежденные участки и внутрь раны йод и зелёнку наносить нельзя. Перекисью обрабатывается вся рана если повреждение не глубокое и перекись не может попасть в полости тела.
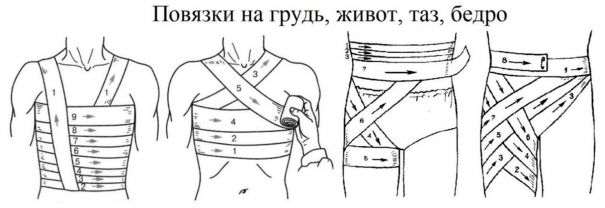
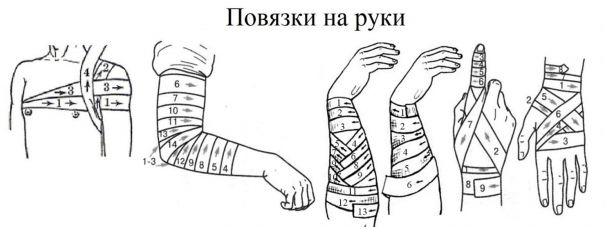
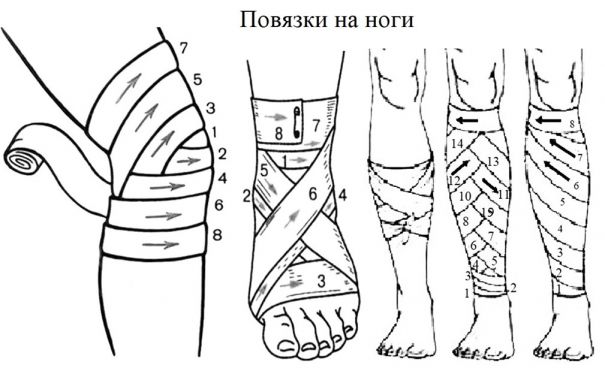
Бинтовать конечность нужно в удобном для пострадавшего положении. Выполнять перевязку нужно лицом к пострадавшему, чтобы понимать, не причиняет ли перевязка излишнюю боль. Непосредственно к ране нужно прикладывать стерильный перевязочный материал. Во время перевязки нельзя касаться руками раны и стерильных материалов, прикладываемых к ней. Одной рукой раскатывают головку бинта, а другой — расправляют ходы бинта. Головку бинта нужно катить по бинтуемой поверхности, не отрывая от неё. Бинтование начинается с нескольких фиксирующих туров (оборотов). Каждый последующий тур бинта должен на 1/2-2/3 ширины закрывать предыдущий. Заканчивают повязку закреплением бинта не на месте раны, а в стороне от неё.
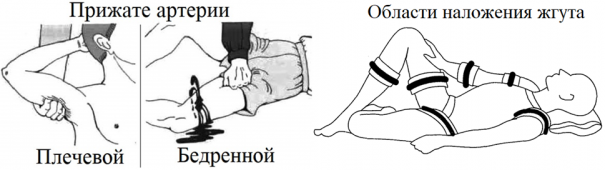
5.2. Внешнее сильное пульсирующее кровотечение, при котором из раны льётся ярко алая кровь (артериальное кровотечение). Сразу после обнаружения артериального кровотечения следует сдавить артерию или рану и вызвать скорую. Жгут накладывается только при артериальном кровотечении в допустимые для наложения области.
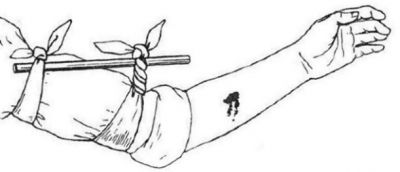
Жгут необходимо накладывать между раной и сердцем, максимально близко к ране. Если место наложения жгута приходится на среднюю треть плеча и на нижнюю треть бедра — следует наложить жгут выше, т.к. накладывание жгута на эти области может пережать нервы. Жгут на голое тело накладывать нельзя, только поверх одежды или тканевой (бинтовой) прокладки. Перед наложением жгут Эсмарха (наиболее распространённый жгут розового/красного цвета) следует завести за конечность и растянуть. Кровотечение должно быть остановлено первым (растянутым) туром (оборотом) жгута, все последующие (фиксирующие) туры накладываются так, чтобы каждый последующий оборот на 1/2-2/3 накладывался на предыдущий. Жгут должен быть на виду и не закрываться повязкой или одеждой. Точное время наложения жгута следует указать в записке и поместить её под жгут, или написать время наложения в заметном месте (например, на лбу пострадавшего). Летом жгут накладывается на 60 минут, зимой — на 30. После наложения жгута конечность следует иммобилизировать (обездвижить) и тепло укутать. Если максимальное время наложения жгута истекло, а медицинская помощь всё ещё недоступна, следует: 1) осуществить пальцевое прижатие артерии выше жгута; 2) снять жгут на 15 минут; 3) по возможности выполнить лёгкий массаж конечности, на которую был наложен жгут; 4) наложить жгут чуть выше предыдущего места наложения не более, чем на 15 минут, отпустить артерию; 5) в случае если через 15 минут медицинская помощь недоступна — повторить с 1 пункта.
При отсутствии жгута его заменяет прочный кусок такни, обернутый вокруг места, на которое должен быть наложен жгут. Под ткань заводится рычаг в виде продолговатого твёрдого предмета (например, ложка) и закручивается таким образом, чтобы ткань перетянула повреждённую конечность и остановила кровь. После чего рычаг закрепляется подкладыванием одного из его концов за оборот ткани возле места затягивания.
Важно помнить, что неправильное использование жгута (в особенности накладывание его на недопустимо длительный срок) не редко становится причиной ампутации конечности.
После остановки кровотечения следует перевязать рану стерильным бинтом.
5.3. Внешнее слабое не пульсирующее кровотечение, при котором из раны льётся тёмная кровь (венозное кровотечение). Место повреждения требуется придавить скатанным стерильным бинтом, перевязать поверх бинта.
Если рана продолжает кровоточить — требуется, не снимая первой повязки, наложить поверх неё вторую. Если конечность немеет или синеет — можно ослабить повязку. Если кровотечение совсем слабое — допустимо ограничиться пластырем или перевязкой стерильным бинтом, без прижатия раны скатанным бинтом. При венозном кровотечении жгут не накладывается.
5.4. Внутреннее кровотечение. При внутреннем кровотечении кровь скапливается в полостях организма. Оно может возникнуть, например, после получения удара тупым предметом. Внутреннее кровотечение может сопровождаться кровотечением из естественных отверстий организма (рот, нос и пр.). При внутреннем кровотечении требуется обеспечить пострадавшему покой до прибытия медицинской помощи. Нельзя давать пострадавшему есть и пить. Можно прикладывать через ткань холод на область кровотечения раз в час на 15 минут.
5.5. Носовое кровотечение. Голову следует наклонить вперёд, пальцами зажать крылья носа так, чтобы пережать сосуды. По возможности следует через ткань приложить к переносице холод. При попадании крови в ротовую полость, её лучше сплёвывать, чтобы избежать рвоты. Если кровотечение продолжается более 15 минут — вызвать скорую помощь.
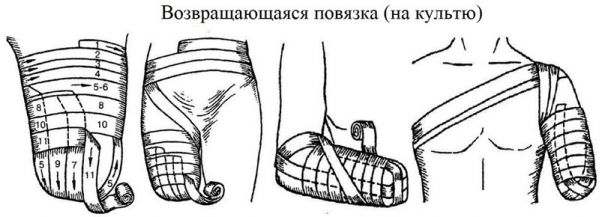
5.6. Оторванная конечность. Необходимо жгутом или давящей повязкой остановить кровь на культе, по возможности перевязать. Положить оторванную конечность в чистый пакет, завязать, положить пакет в другой пакет с холодной водой. Класть в лёд не желательно т.к. заморозка вредна для конечности. Если нет возможности передать пострадавшего медикам — следует наложить на культю возвращающуюся повязку описанную в п 5.1. данной главы.
5.7. Геморрагический шок (шок от кровопотери). Проявляется кровопотерей, бледностью, тахикардией (увеличением пульса), снижением давления, одышкой, эйфорией (внезапное чувство счастья), предобморочным состоянием. Необходимо: остановить кровопотерю; вызвать медицинскую помощь; уложить пострадавшего так, чтобы его ноги были выше головы; укрыть пострадавшего для сохранения тепла; если нет выпадения органов и признаков внутреннего кровотечения — дать обильное питьё.
6. Раны
6.1. Ссадины, укусы. Требуется: промыть, продезинфицировать, наложить чистую повязку. При укусах животных и опасных насекомых — обратиться к врачу.
6.1.1. Укусы змей, паукообразных. Следует обеспечить пострадавшему покой, уложить его (тем самым замедлив кровоток), продезинфицировать место укуса, наложить давящую повязку на место укуса или выше места укуса (для замедления венозного кровотечения), вызвать скорую/доставить до больницы, сообщив о пострадавшем в пути, обеспечить пострадавшему обильное питьё. Пострадавшему необходимо воздержаться от высокой активности, приёма алкоголя, наложения жгута, вскрытия/прижигания раны, наложения тёплых компрессов. При укусе змеи/паукообразного не следует ловить кусавшего, но по возможности стоит сфотографировать или запомнить укусившее существо. Отсасывание яда из раны является дискуссионным способом помощи, поскольку помимо мнения о том, что яд можно безопасно высосать из раны и выплюнуть, одни исследователи заявляют, что весь яд успевает очень быстро впитаться, а другие — считают, что невпитавшийся яд может навредить спасателю.
6.1.2. Укусы пчёл, ос, шмелей, шершней. Первая помощь: если возможно — удалить жало, наложить холод на отёк, помазать бальзамом «Золотая звезда», при ухудшении вызвать скорую.
6.1.3. Укусы клещей — всосавшегося клеща нужно вытащить выкручиванием в любом направлении (при помощи пинцета, разрезанной пополам полой ушной палочки или нитки). Клеща нельзя дёргать и сильно сдавливать, поскольку при его повреждении вероятность заражения заболеваниями, переносчиками которых являются клещи возрастает. После извлечения насекомого, желательно обработать место укуса и руки (энцефалит можно занести через слизистую) антисептиком и сдать клеща в лабораторию для проверки на заражение энцефалитом. Рекомендуется удалять клещей как можно быстрее, поскольку длительность укуса прямо пропорциональна вероятности заражения некоторыми из приносимых ими заболеваний. Кроме того, вероятность заражения зависит от того, в каком регионе клещ обитал. Не рекомендуется заливать клеща жиром/маслом/керосином, поскольку это часто приводит к его гибели и возрастанию риска инфицирования.
Энцефалит проявляется через 3-14 суток ухудшением самочувствия, головной болью в лобно-височных областях, ознобом, жаром, рвотой, судорогами, ухудшением зрения, слуха. Больному нельзя курить и перегреваться и при проявлении первых симптомов следует срочно обратиться за медицинской помощью.
6.1.4. Укусы медуз. С места укуса следует смыть/счистить стрекательные (оставленные медузой) клетки и в зависимости от медузы обработать уксусом или содой.
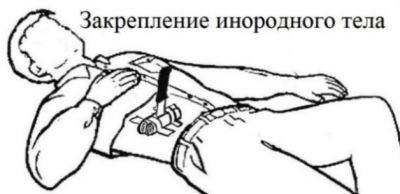
6.2. Инородное тело, если это не заноза. Недопустимо вытаскивать и шевелить инородное тело, поскольку в рамках первой помощи это может привести к дополнительному травмированию и значительному повышению кровопотери. При необходимости перемещения пострадавшего следует действовать согласно п. 10.1.5. данной главы.
6.3. Выпадение внутренних органов. Не следует перекладывать, вправлять, чистить выпавшие органы. Требуется накрыть органы чистой влажной тканью, не позволяющей им высохнуть. Пострадавшего также желательно перевязать нетугой повязкой, накрыть выпавшие органы полиэтиленом или фольгой. Если прошло много времени — заново накрыть влажной тканью и перевязать. Нельзя давать пострадавшему пить и есть.
6.4. Ранение грудной клетки. Следует оперативно восстановить герметичность грудной клетки: наложить на место пробития полиэтилен и приклеить/примотать его к телу. Далее необходимо проверить противоположную сторону грудной клетки на наличие сквозного повреждения, в случае наличия второй раны — восстановить герметичность и в ней. Если раненый в сознании — придать ему полусидячее положение, если без сознания — положить набок (в восстановительное положение указанное в п. 2 данной главы) пострадавшей стороной вниз.
6.5. Ранение глаз. В случае ранения хотя бы одного глаза следует закрыть повязкой оба глаза, чтобы пострадавший не шевелил повреждённым глазом. При наличии инородного тела — наложить на глаз колпачок, например бумажный стакан и забинтовать.
7. Травмы. К травмам относятся: ушибы, переломы, вывихи, растяжения, контузии. Общие правила: покой, холод, удобное положение. Если пострадавший не в состоянии добраться до травматологии — необходим вызов скорой. Если травмированный пострадавший возбуждён — его следует успокоить, убедить не двигаться, не удерживать силой.
После механического травмирующего события (падение, ДТП и т.п.) человеку, если он не находится в опасной зоне, не следует резко подниматься, поскольку выброс адреналина заглушает боль, что при повышенной активности в первые минуты после травмирующего события может усугубить повреждение. Поэтому в большинстве случаев после сильных ударов и падений важно не подниматься, а лёжа обследовать себя на повреждения.
Переломы и вывихи в рамках первой помощи вправлять нельзя.
В случае, когда необходима транспортировка — нужно действовать в соответствии с п. 10 данной главы.
7.1. Закрытые травмы. Необходимо обеспечить холод в повреждённом месте (до 15 минут в час) и покой пострадавшему. Если болевые ощущения пострадавший испытывает спереди грудной клетки — перелом рёбер можно установить по усилению боли во время давления на бока, а если болевые ощущения в одном из боков — перелом рёбер можно установить по усилению боли во время давления на спину и живот.
7.2. Открытые переломы. Следует остановить кровотечение, обработать рану, обеспечить холод и покой.
7.3. Травма позвоночника. Данная травма может возникнуть при падениях, не удачных ныряниях и ДТП. Пострадавшего не следует перемещать и переворачивать. Необходимо следить за дыханием пострадавшего, чтобы быть готовым делать СЛР (п. 3 данной главы). Если есть возможность — приложить холод к месту травмы на 15 минут в час через ткань. Если у пострадавшего нет сознания и следить за его дыханием нет возможности — положить на бок (в восстановительное положение указанное в п. 2 данной главы). Переносить только в крайнем случае на твёрдой поверхности на животе.
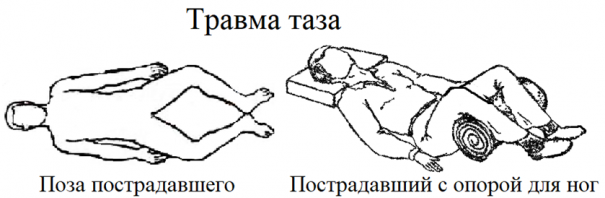
7.4. Травма таза. Часто идентифицируется по позе лягушки: колени у пострадавшего раздвинуты, щиколотки приближены друг к другу. Действовать следует как с пострадавшим с травмой позвоночника. Кроме того, пострадавшему следует помочь опереть ноги, не меняя их положения (например, скатанным одеялом, подсунутым под колени). Нельзя менять позу, вытягивать ноги, накладывать шины.
7.5. Травмы головы. Идентифицируются головной болью, тошнотой, повышенной/пониженной чувствительностью зрения/слуха, головокружением, потерей сознания. Требуются перевязка ран, покой, вызов медиков. Тампонирование (введение в рану ватных или марлевых тампонов) запрещено. При ранении головы и отсутствии сознания обезболивающие противопоказаны.
7.6. Контузии. Чаще всего контузии — это результат воздействия взрывной воздушной волны. Частично снизить риск контузии можно активными наушниками, ватой в ушах, открытием рта перед воздействием взрывной волны. Облегчить контузию может мочегонное и укол магнезии.
8. Ожоги/обморожения
8.1. Термические, солнечные ожоги. Необходимо снять с пострадавшего кольца и браслеты, охлаждать место повреждения прохладной водой в течение 10-15 минут, тяжёлые ожоги лучше охлаждать через ткань. После охлаждения наносятся (если имеются) средства заживления (например Пантенол) и накладывается нетугая повязка. Пострадавшему от термического ожога требуется обильное питьё.
Нельзя: прокалывать пузыри, отрывать посторонние пригоревшие объекты, мазать маслом, сметаной, яйцами, уксусом, спиртом, мочой, огурцами.
К врачу обращаться следует, когда у ожога большая площадь или степень (глубина); повреждены органы зрения, дыхания, лицо, половые органы и другие нежные части тела; пострадавшие до 5 лет или старше 60 лет.
8.2. Химические ожоги. Следует стряхнуть и/или смыть большим количеством воды агрессивное вещество. Далее — действовать как при термическом ожоге.
8.3. Электрические ожоги. Следует действовать как при термическом ожоге (п. 8.1 данной главы). Следить за дыханием пострадавшего, чтобы быть готовым делать СЛР (п. 3 данной главы). Вызвать медиков.
8.4. Обморожения — это локальные переохлаждения. Идентифицируются бледностью, снижением чувствительности и подвижности повреждённых участков. Согревать необходимо постепенно всего человека, объектами не горячее 40°, например водой или теплом собственного тела. Грелки эффективнее накладывать возле артерий выше обмороженного участка по кровотоку (в местах прижатия артерий, указанных в п. 5.2 данной главы). Почерневшие или раненые конечности нужно перевязать, пальцы перевязывать по отдельности, чтобы не слипались.
Нельзя: растирать, натирать спиртом, давать алкоголь и кофеин (приводят к расширению, а потом ещё большему сужению сосудов).
9. Неотложные состояния.
9.1. Судороги (сильные неконтролируемые сокращения мышц при потере сознания). Следует подложить под голову пострадавшего мягкий предмет, убрать вещи способные ему навредить. Нельзя совать в рот пострадавшему инородные тела, удерживать его силой. После окончания припадка при отсутствии сознания следует положить пострадавшего набок (в восстановительное положение указанное в п. 2 данной главы). Эпилептикам после приступа скорая не нужна, кроме случаев, когда: они повредились в приступе, не приходят в сознание, наступает новый припадок, или когда у человека это первый припадок.
9.2. Фебрильные судороги — судороги на фоне высокой температуры (чаще бывают у детей до 5 лет). Требуется сбросить температуру: открыть окно, обтереть спиртом\водой.
9.3. Судорога конечности. Нужно растянуть, помассировать сведённую мышцу. При судорогах ног часто достаточно встать и походить. Не эффективно и вредно втыкать в сведённую мышцу булавки и другие острые предметы.
9.4. Боль в груди (подозрение на инфаркт). Признаки инфаркта: бледное лицо, синюшный носогубной треугольник, боль отдаёт в руку/челюсть/живот, холодный пот, страх смерти. Нужно обеспечить доступ воздуха, покой, спросить о лекарствах, вызвать врачей, успокоить. Следить за сознанием в случае потери сознания — следить за дыханием пострадавшего, чтобы быть готовым делать СЛР (п. 3 данной главы).
9.5. Предобморочное состояние. Признаки: слабость, холодный пот, потемнение в глазах, шум в ушах. Нужно быть готовым подхватить, уложить в горизонтальное положение с поднятыми ногами или из сидячего положения наклонить голову глубоко вниз.
9.6. Отравление.
9.6.1. Пищевое. Важно не допускать обезвоживания. Пить солевой раствор с сахаром: на литр воды 3 чайных ложки соли 3 ч.л. сахара.
9.6.2. Непищевое. Позвонить в скорую — сообщить вещество, узнать способ восстановления. Если нет возможности связаться с врачами — пить воду/молоко.
9.6.3. Отравление продуктами горения. Признаки: учащённое дыхание, головная боль, бледность, тошнота, рвота, сонливость, малиновый цвет лица. Пострадавшего нужно вывести на воздух, быть готовым проводить СЛР (п. 3 данной главы). Снизить вред для здоровья может Ацизол, применённый в кратчайшие сроки после отравления.
9.6.4. Отравление ртутью. Признаки: усталость, головная боль, дрожание конечностей, изменение температуры тела, вкус металла во рту, затруднённое дыхание. Если пострадавший надышался ртутью — его следует вывести из зоны поражения, обеспечить постоянным притоком свежего воздуха, обеспечить покой и вызвать скорую помощь. Если произошло проглатывание шарика ртути или её солей, то следует спровоцировать рвоту, вызвать скорую.
9.6.5. Отравление хлором. Хлор — ядовитый удушающий газ желтовато-зелёного цвета, тяжелее воздуха, с резким запахом. Отравиться хлором можно не только попав под действие боевого отравляющего вещества, но и в домашних условиях, например, выпив сильно хлорированной воды или надышавшись парами хлорсодержащего моющего средства, такого как «белизна» в непроветриваемом помещении. Признаки отравления: покраснение слизистой оболочки глаз, слезотечение, сухой кашель с кровянистой мокротой, першение в горле, головная боль, тошнота, головокружение, одышка. Если пострадавший надышался хлором, то его следует вывести из зоны поражения, обеспечить постоянным притоком свежего воздуха, обеспечить покой и вызвать скорую помощь. Если произошло проглатывание хлора, то следует спровоцировать рвоту, вызвать скорую. Если на одежду попало хлорсодержащее вещество — её нужно снять. Повреждённые участки кожи и слизистой следует промывать 2% раствором соды (примерно 1 чайная ложка на стакан воды). Быть готовым к проведению СЛР (п. 3 данной главы).
9.6.6. Отравление аммиаком. Аммиак — газ легче воздуха имеющий запах нашатырного спирта (запах тухлых яиц). Аммиак содержится в красителях, растворителях, удобрениях. Признаки отравления: резь в глазах, слезотечение, ухудшение зрения, кашель, зуд. Если пострадавший надышался аммиаком — его следует вывести из зоны поражения, обеспечить постоянным притоком свежего воздуха (по возможности увлажнённым кислородом/тёплыми водяными парами с 2% лимонной или уксусной кислоты), промыть глаза и кожу водой, обеспечить покой и вызвать скорую помощь. Быть готовым к проведению СЛР (п. 3 данной главы).
9.7. Тепловой удар. Признаки: тошнота, слабость, высокая температура, покраснение лица, раздражительность. Первая помощь: охладить (например, облить прохладной водой, положить холодные предметы на крупные артерии, указанные в п. 5.2 данной главы) напоить.
9.8. Переохлаждение (гипотермия). Признаки: низкая температура, озноб, сонливость, спутанное сознание. При кровотечениях вероятность переохлаждения резко возрастает. Первая помощь: мокрых — раздеть даже на морозе, по возможности переодеть в сухую одежду. Постепенное обогревание тёплыми напитками, теплом человеческого тела, теплыми (не более 40°) предметами. Для человека с переохлаждением сладкое важнее, чем тёплое. Нельзя: растирать; давать алкоголь, кофеин, согревать ноги быстрее туловища, согревать резко. Пострадавший от переохлаждения может непроизвольно обмочится после согревания.
9.9. Инсульт — нарушение мозгового кровообращения. Признаки: головная боль, нарушение координации, зрения, слуха, спутанность сознания, схожее с опьянённым поведение. Для того, чтобы установить инсульт нужно попросить человека улыбнуться, заговорить, поднять руки. Человек с инсультом сделает это не так, как здоровый, например он улыбнётся половиной рта, поднимет одну руку, будет говорить бессвязные слоги. Первая помощь: вызов скорой, обеспечение доступа свежего воздуха, психологическая поддержка.
9.10. Приступ диабета — нарушение усвоения глюкозы. Признаки: жажда, слабость, запах ацетона, обморочное состояние, позывы к мочеиспусканию, тошнота, головная боль. Первая помощь: принять 2 г. (1/3 ч.л.) сахара, вызвать скорую.
10. Подготовка к транспортировке и перемещение пострадавшего. Транспортировка пострадавшего производится: при угрозе жизни пострадавшему в месте его нахождения, при невозможности оказания пострадавшему медицинской помощи в месте его нахождения (скорая не может приехать) или в некоторых случаях, когда медицинская помощь на месте может быть оказана значительно позднее, чем при доставке пострадавшего в медицинское учреждение силами тех, кто оказывает первую помощь (у скорой много вызовов/скорая находится далеко).
Если транспортировка не планируется — шины и фиксации не нужны.
10.1. Подготовка к транспортировке. Фиксация повреждённого участка тела производится для снижения риска дополнительного травмирования при перемещении пострадавшего. При сложной травме и сложной транспортировке — может потребоваться наложение шины, которую необходимо учиться накладывать на практике.
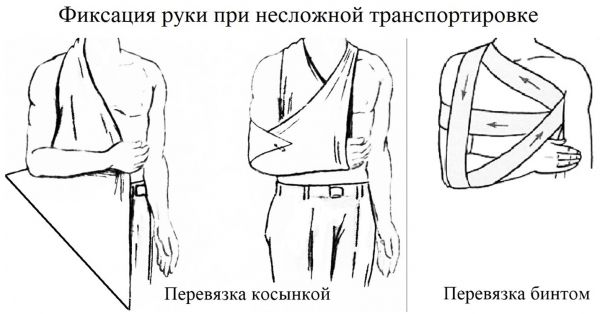
10.1.1. Фиксация при переломах конечностей (рук/ног). Если требуется несложная транспортировка, сломанную руку можно перевязать косынкой или бинтом.
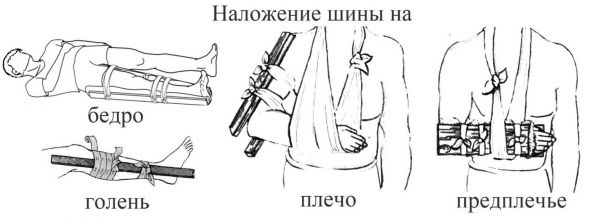
Когда предстоит сложная транспортировка — накладывается шина. На конечность шина накладывается так, чтобы зафиксировано было не менее двух суставов, один — выше места перелома, другой — ниже. При переломе нижней конечности шина накладывается с двух сторон. Рука фиксируется шиной в согнутом под прямым углом перед туловищем положении, нога — в выпрямленном.
При выпирании из раны кости во время открытого перелома, для транспортировки перед наложением шины нужно закрепить кость стерильными валиками из ткани подобно тому, как это описывается в п 10.1.5. данной главы.
10.1.2. При переломе кисти и пальцев, для подготовки к транспортировке повреждёнными полусогнутыми пальцами обхватывают валик (из бинта, ваты и т.п.) и фиксируют предплечье шиной или косынкой. Фиксировать сломанные пальцы в выпрямленном положении недопустимо.

10.1.3. При переломе рёбер накладывается гибкая шина (прибинтовывается резиновый коврик/журнал).
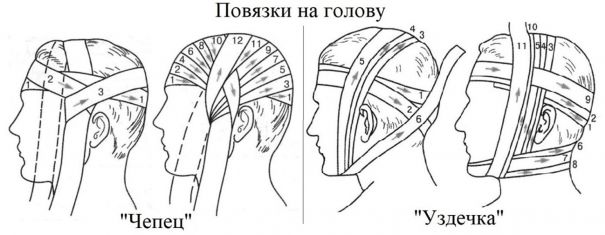
10.1.4. При переломе нижней челюсти для транспортировки пострадавшего челюсть иммобилизуется прибинтовыванием её к голове. Плотно фиксировать челюсти в сомкнутом состоянии у пациентов без сознания запрещено, так как они могут подавиться рвотными массами. Иммобилизация челюсти производится перевязкой «Уздечка» изображённой в п.5.1 данной главы.
10.1.5. При необходимости перемещения пострадавшего с выпирающим из него инородным телом требуется закрепить инородное тело валиками из ткани.
10.2. Пешая транспортировка пострадавшего. Если пострадавший хочет идти самостоятельно — его лучше поддерживать под руку или подставить плечо, чтобы он мог облокотиться. Если пострадавший идти не в состоянии или это может ухудшить его положение — следует оказать ему более активную помощь.
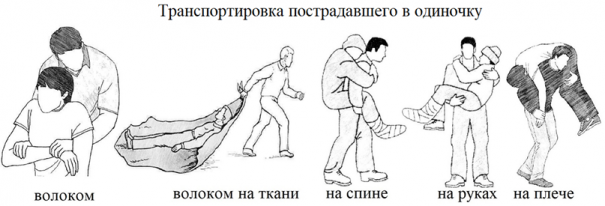
10.2.1. Транспортировка пострадавшего в одиночку.
Если пострадавший имеет значительный вес или находится без сознания, при условии, что он не имеет повреждений нижних конечностей — его следует транспортировать волоком. Для этого, находясь сзади от человека, нужно просунуть обе руки ему под мышки и взять его за предплечье одной руки, далее, прижимая предплечье пострадавшего к его груди, следует двигаться назад вместе с пострадавшим.
Пострадавшего с неповреждёнными нижними конечностями можно транспортировать волоком на брезенте или иной твёрдой ткани.
Пострадавший с небольшим весом, находящийся в сознании, может переноситься на спине.
Пострадавший с небольшим весом в сознании или без сознания, не имеющий травм позвоночника, на небольшие расстояния может переноситься на руках.
Пострадавший без сознания, не имеющий травм груди, живота, позвоночника может быть транспортирован на плече.
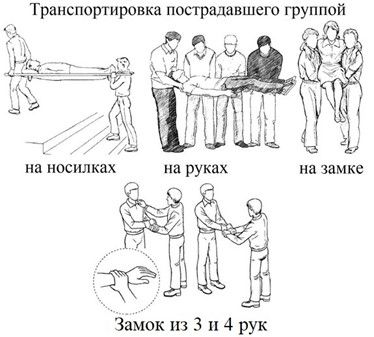
10.2.2. Транспортировка пострадавшего группой.
Самым простым и безопасным способом транспортировки пострадавшего пешком является переноска пострадавшего на носилках, которые можно изготовить, например из прочной ткани и жердей. При переноске человека на носилках важно следить за тем, чтобы он сохранял горизонтальное положение, например поднимаясь по лестнице несущему носилки сзади следует приподнять руки, а спускаясь — то же самое следует сделать несущему носилки спереди.
Кроме того, пострадавшего может нести на руках сразу несколько человек. Если у пострадавшего подозрение на перелом позвоночника — один несущий располагается со стороны макушки пострадавшего и удерживает его плечи и голову своими предплечьями.
Возможна переноска пострадавших на замке из четырёх рук. Правой рукой крепко обхватывается запястье своей левой руки, а левой рукой крепко обхватывается запястье чужой руки. После формирования замка пострадавший усаживается на него и придерживается за плечи несущих его людей.
Переноска на замке из 3 рук с поддержкой под спину осуществляется похожим образом. Для этого одна рука одного несущего человека кладётся на плечо другому несущему, позволяя пострадавшему опираться спиной на эту руку.
















Только зарегистрированные и авторизованные пользователи могут оставлять комментарии.
Если вы используете ВКонтакте, Facebook, Twitter, Google или Яндекс, то регистрация займет у вас несколько секунд, а никаких дополнительных логинов и паролей запоминать не потребуется.